Guías clínicas y documentos de referencia
American Psychological Association. (2017). Clinical Practice Guideline for the Treatment of Posttraumatic Stress Disorder (PTSD) in Adults. Washington, DC: American Psychological Association.
U.S. Department of Veterans Affairs & Department of Defense. (2023). VA/DoD Clinical Practice Guideline for the Management of Posttraumatic Stress Disorder and Acute Stress Disorder. Washington, DC: Veterans Health Administration and Department of Defense.
National Institute for Health and Care Excellence. (2018). Post-traumatic stress disorder (NG116). London: NICE.
International Society for Traumatic Stress Studies. (2018). Posttraumatic Stress Disorder Prevention and Treatment Guidelines: Methodology and Recommendations. ISTSS.
World Health Organization. (2013). Guidelines for the Management of Conditions Specifically Related to Stress. Geneva: World Health Organization.
Hamblen, J. L., Norman, S. B., Sonis, J. H., Phelps, A. J., Bisson, J. I., Nunes, V. D., Megnin-Viggars, O., Forbes, D., Riggs, D. S., et al. (2019). A guide to guidelines for the treatment of posttraumatic stress disorder in adults: An update. Psychotherapy, 56(3), 359–373.
Revisiones y metaanálisis sobre psicoterapia para TEPT
Bisson, J. I., Roberts, N. P., Andrew, M., Cooper, R., & Lewis, C. (2013). Psychological therapies for chronic post-traumatic stress disorder (PTSD) in adults. Cochrane Database of Systematic Reviews.
Yunitri, N., Chu, H., Kang, X. L., et al. (2023). Comparative effectiveness of psychotherapies in adults with posttraumatic stress disorder: A systematic review and network meta-analysis. Psychological Medicine.
Hoppen, T. H., Morina, N., et al. (2024). The efficacy of psychological interventions for adult PTSD across single versus multiple traumatic events: a meta-analysis of randomised controlled trials. The Lancet Psychiatry.
Kip, A., et al. (2025). Psychological interventions for adult posttraumatic stress disorder: an overview of meta-analyses of randomised controlled trials. Clinical Psychology Review.
Terapia Cognitivo-Conductual centrada en trauma / Cognitive Therapy / TF-CBT
Ehlers, A., Clark, D. M., Hackmann, A., McManus, F., & Fennell, M. (2005). Cognitive therapy for post-traumatic stress disorder: Development and evaluation. Behaviour Research and Therapy, 43(4), 413–431.
Ehlers, A., Grey, N., Wild, J., Stott, R., Liness, S., Deale, A., Handley, R., Albert, I., Cullen, D., & Clark, D. M. (2014). Implementation of cognitive therapy for PTSD in routine clinical care: Effectiveness and moderators of outcome in a consecutive sample. Behaviour Research and Therapy, 56, 60–72.
Foa, E. B., Keane, T. M., Friedman, M. J., & Cohen, J. A. (Eds.). (2009). Effective Treatments for PTSD: Practice Guidelines from the International Society for Traumatic Stress Studies (2nd ed.). Guilford Press.
Exposición prolongada (Prolonged Exposure, PE)
Foa, E. B., Hembree, E. A., & Rothbaum, B. O. (2007). Prolonged Exposure Therapy for PTSD: Emotional Processing of Traumatic Experiences. Therapist Guide. Oxford University Press.
Powers, M. B., Halpern, J. M., Ferenschak, M. P., Gillihan, S. J., & Foa, E. B. (2010). A meta-analytic review of prolonged exposure for posttraumatic stress disorder. Clinical Psychology Review, 30(6), 635–641.
Rauch, S. A. M., Eftekhari, A., & Ruzek, J. I. (2012). Review of exposure therapy: A gold standard for PTSD treatment. Journal of Rehabilitation Research and Development, 49(5), 679–687.
Cognitive Processing Therapy (CPT)
Resick, P. A., Monson, C. M., & Chard, K. M. (2016). Cognitive Processing Therapy for PTSD: A Comprehensive Manual. Guilford Press.
Resick, P. A., Nishith, P., Weaver, T. L., Astin, M. C., & Feuer, C. A. (2002). A comparison of cognitive-processing therapy with prolonged exposure and a waiting condition for the treatment of chronic posttraumatic stress disorder in female rape victims. Journal of Consulting and Clinical Psychology, 70(4), 867–879.
Monson, C. M., Schnurr, P. P., Resick, P. A., Friedman, M. J., Young-Xu, Y., & Stevens, S. P. (2006). Cognitive processing therapy for veterans with military-related posttraumatic stress disorder. Journal of Consulting and Clinical Psychology, 74(5), 898–907.
EMDR
Shapiro, F. (2018). Eye Movement Desensitization and Reprocessing (EMDR) Therapy: Basic Principles, Protocols, and Procedures (3rd ed.). Guilford Press.
Chen, Y. R., Hung, K. W., Tsai, J. C., Chu, H., Chung, M. H., Chen, S. R., Liao, Y. M., Ou, K. L., Chang, Y. C., & Chou, K. R. (2014). Efficacy of eye-movement desensitization and reprocessing for patients with posttraumatic-stress disorder: A meta-analysis of randomized controlled trials. PLoS One, 9(8), e103676.
Cuijpers, P., Veen, S. C., Sijbrandij, M., Yoder, W., & Cristea, I. A. (2020). Eye movement desensitization and reprocessing for mental health problems: A systematic review and meta-analysis. Cognitive Behaviour Therapy, 49(3), 165–180.
Narrative Exposure Therapy (NET)
Schauer, M., Neuner, F., & Elbert, T. (2011). Narrative Exposure Therapy: A Short-Term Treatment for Traumatic Stress Disorders (2nd ed.). Hogrefe.
Lely, J. C. G., Smid, G. E., Jongedijk, R. A., Knipscheer, J. W., & Kleber, R. J. (2019). The effectiveness of narrative exposure therapy: A review, meta-analysis and meta-regression analysis. European Journal of Psychotraumatology, 10(1), 1550344.
ACT y terapias contextuales
Meyer, E. C., Walser, R. D., Hermann, B. A., Maieritsch, K. P., & Morissette, S. B. (2018). Acceptance and commitment therapy for co-occurring posttraumatic stress disorder and substance use: A randomized controlled trial. Journal of Contextual Behavioral Science, 10, 47–55.
Thompson, B. L., & Waltz, J. (2010). Mindfulness, self-esteem, and unconditional self-acceptance. Journal of Rational-Emotive & Cognitive-Behavior Therapy, 28, 119–131.
Orsillo, S. M., & Batten, S. V. (2005). Acceptance and commitment therapy in the treatment of posttraumatic stress disorder. Behavior Modification, 29(1), 95–129.
Mindfulness y terapias basadas en mindfulness
Polusny, M. A., Erbes, C. R., Thuras, P., Moran, A., Lamberty, G. J., Collins, R. C., Rodman, J. L., Lim, K. O., & others. (2015). Mindfulness-based stress reduction for posttraumatic stress disorder among veterans: A randomized clinical trial. JAMA, 314(5), 456–465.
Niles, B. L., Mori, D. L., Polizzi, C., Pless Kaiser, A., Weinstein, E. S., Gershkovich, M., Wang, C., & Bovin, M. J. (2018). A systematic review of randomized trials of mind-body interventions for PTSD. Journal of Clinical Psychology, 74(9), 1485–1508.
Jovanovic, B., et al. (2024). Can mindfulness-based interventions reduce PTSD symptoms? A systematic review of systematic reviews and meta-analyses. Clinical Psychology Review.
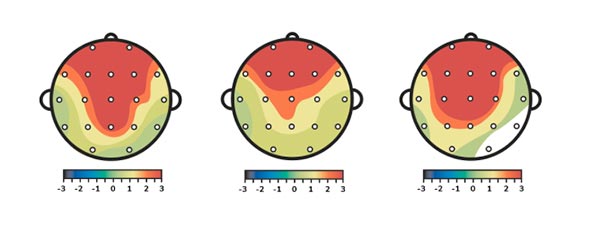
Neurofeedback en TEPT
Askovic, M., Watters, A. J., Aroche, J., et al. (2023). Neurofeedback for post-traumatic stress disorder: Systematic review and meta-analysis of randomized controlled trials. European Journal of Psychotraumatology, 14(2), 2257435.
Voigt, J. D., et al. (2024). Systematic review and meta-analysis of neurofeedback and its effect on posttraumatic stress disorder. Frontiers in Psychiatry, 15, 1323485.
Nicholson, A. A., Ros, T., Jetly, R., & Lanius, R. A. (2020). Regulating posttraumatic stress disorder symptoms with neurofeedback: Regaining control of the mind. Journal of Military, Veteran and Family Health, 6(S1), 3–15.
ISF / ILF / infra-low frequency neurofeedback
Aquí conviene ser prudente: la evidencia específica para TEPT es bastante más preliminar, con estudios pequeños, ensayos adjunctivos y casos clínicos; no aparece como tratamiento recomendado en las grandes guías.
Winkeler, A., Fenselau, C., Schmidt, C., et al. (2022). Infra-Low Frequency Neurofeedback in the Treatment of Patients With Eating Disorders and Comorbid Post-Traumatic Stress Disorder: A Randomized Controlled Trial. Frontiers in Psychiatry, 13, 850770.
Spreyermann, R., Schmidt, C., Thibault, R. T., et al. (2022). Case Report: Infra-Low-Frequency Neurofeedback for PTSD: A Therapist’s Perspective. Frontiers in Human Neuroscience, 16, 845806.
Bazzana, F., Eldeeb, F., Dobrushina, O., et al. (2022). Infra-Low Frequency Neurofeedback: A Systematic Mixed Studies Review. Frontiers in Human Neuroscience, 16, 808614.
Kirk, H. W., & Todd, J. (2022). Infra Low Frequency Neurofeedback Training for Trauma Recovery: A Review of the Underlying Neurophysiology and Research. Frontiers in Human Neuroscience, 16, 860459.
EMT / rTMS / estimulación magnética transcraneal
La evidencia de rTMS para TEPT es prometedora pero inconsistente: hay metaanálisis recientes favorables y otros más cautos, y las guías no la colocan al nivel de las psicoterapias centradas en trauma.
Brown, R., et al. (2024). Repetitive transcranial magnetic stimulation for post-traumatic stress disorder. Cochrane Database of Systematic Reviews.
Xu, G., et al. (2024). Efficacy of transcranial magnetic stimulation in the treatment of post-traumatic stress disorder: An updated systematic review and meta-analysis. Journal of Affective Disorders.
Jiang, C., et al. (2024). Low-frequency repetitive transcranial magnetic stimulation for post-traumatic stress disorder: A meta-analysis. Asian Journal of Psychiatry.
Berlow, Y. A., et al. (2025). Effectiveness of transcranial magnetic stimulation for post-traumatic stress disorder: A systematic review. European Journal of Psychotraumatology.
Farmacoterapia del TEPT
Schnurr, P. P., et al. (2024). The Management of Posttraumatic Stress Disorder and Acute Stress Disorder: Synopsis of the 2023 VA/DoD Clinical Practice Guideline. Annals of Internal Medicine.
Hoskins, M., Pearce, J., Bethell, A., et al. (2015). Pharmacotherapy for post-traumatic stress disorder: Systematic review and meta-analysis. British Journal of Psychiatry, 206(2), 93–100.